Có những căn bệnh không đến từ thói quen hay môi trường mà xuất phát từ gen. Bệnh Niemann-Pick type A và B là một trong số đó: rối loạn di truyền hiếm gặp khiến chất béo tích tụ bất thường trong gan, lách, phổi và hệ thần kinh, âm thầm phá hủy cơ thể từ bên trong. Hai thể bệnh này khác nhau về mức độ, nhưng đều đặt ra một thách thức y tế lớn. Bạn hãy theo dõi nội dung bài viết dưới đây để tìm hiểu rõ hơn về nguyên nhân, dấu hiệu, cách chẩn đoán và điều trị bệnh Niemann-Pick type A và B.
Bệnh Niemann-Pick type A và B là gì?
Niemann-Pick type A và B, hay còn gọi là NPD-A và NPD-B, là hai phân nhóm thuộc hội chứng Niemann-Pick, một nhóm rối loạn chuyển hóa lipid di truyền hiếm gặp. Cả hai thể bệnh đều xảy ra khi cơ thể thiếu hụt enzyme acid sphingomyelinase (ASM), khiến chất béo sphingomyelin tích tụ bất thường trong tế bào gan, lách, phổi và tủy xương.
Các triệu chứng của bệnh thường liên quan đến sự tích tụ lipid trong các cơ quan quan trọng, gây ra gan lách to, rối loạn chuyển hóa, khó thở, chậm phát triển thể chất và tổn thương thần kinh ở những mức độ khác nhau tùy từng thể bệnh.
Bệnh có thể xảy ra ở nhiều lứa tuổi khác nhau, từ giai đoạn sơ sinh đến tuổi trưởng thành, tùy thuộc vào mức độ thiếu hụt enzyme ASM. Thể NPD-A thường khởi phát rất sớm, chỉ vài tháng sau sinh, trong khi NPD-B có thể biểu hiện muộn hơn, thậm chí đến tuổi thiếu niên hoặc trưởng thành. Việc phát hiện sớm và theo dõi định kỳ giúp cải thiện tiên lượng và nâng cao chất lượng sống cho người bệnh.
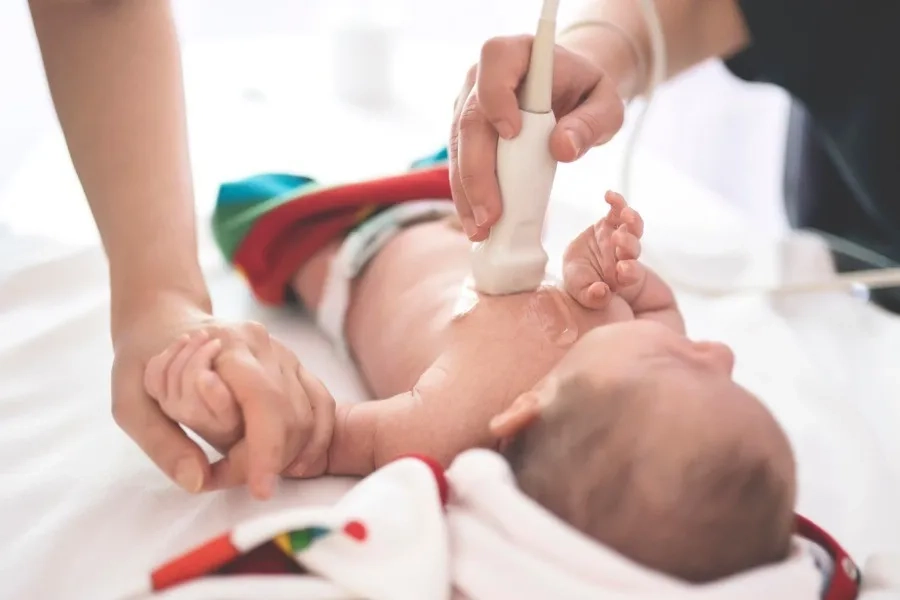
Bệnh Niemann-Pick type A và B thường khởi phát sớm, có thể xuất hiện ngay từ giai đoạn sơ sinh.
Nguyên nhân gây rối loạn Niemann-Pick type A và B
Nguyên nhân chính gây rối loạn Niemann-Pick type A và B là do đột biến gen SMPD1, gen mã hóa enzyme acid sphingomyelinase (ASM). Khi gen này bị lỗi, cơ thể không thể tạo ra đủ enzyme hoặc tạo ra enzyme mất hoạt tính hoặc giảm chức năng xúc tác, dẫn đến việc chất béo sphingomyelin không được phân hủy mà tích tụ dần trong tế bào của gan, lách, phổi và hệ thần kinh.
Bệnh Niemann-Pick type A và B được di truyền theo kiểu lặn trên nhiễm sắc thể thường, nghĩa là người bệnh phải nhận gen đột biến từ cả cha và mẹ mới biểu hiện bệnh. Những người chỉ mang một bản sao gen đột biến (người mang gen lặn) thường không có triệu chứng, nhưng vẫn có khả năng truyền gen lỗi cho con cái.
Ngoài nguyên nhân di truyền từ cha mẹ, môi trường và lối sống hầu như không ảnh hưởng đến nguy cơ mắc bệnh. Tuy nhiên, các yếu tố nguy cơ gián tiếp có thể làm tăng khả năng xuất hiện bệnh trong cộng đồng gồm:
- Tiền sử gia đình có người mắc bệnh chuyển hóa di truyền, đặc biệt là hội chứng Niemann-Pick.
- Kết hôn cận huyết hoặc trong cùng nhóm dân cư nhỏ, nơi tần suất gen đột biến SMPD1 cao.
- Thiếu xét nghiệm sàng lọc và tư vấn di truyền trước hôn nhân hoặc trước sinh, khiến nguy cơ sinh con mắc bệnh không được phát hiện sớm.
Việc chủ động thực hiện xét nghiệm gen và sàng lọc di truyền trước khi mang thai giúp xác định người mang gen bệnh, từ đó hỗ trợ phòng ngừa và giảm tỷ lệ di truyền hội chứng Niemann-Pick type A và B cho thế hệ sau.
Triệu chứng của bệnh Niemann-Pick type A và B
Triệu chứng bệnh thay đổi tùy theo thể bệnh, mức độ thiếu hụt enzyme acid sphingomyelinase (ASM) và độ tuổi khởi phát. Tuy nhiên, điểm chung là sự tích tụ bất thường của chất béo sphingomyelin trong tế bào, gây tổn thương nhiều cơ quan như gan, lách, phổi, hệ thần kinh và tủy xương. Cụ thể:
1. Ở thể type A (NPD-A)
Niemann-Pick type A là dạng nghiêm trọng nhất trong hai thể bệnh, thường khởi phát sớm khi trẻ mới vài tháng tuổi. Đây là thể ảnh hưởng trực tiếp đến hệ thần kinh trung ương, khiến bệnh tiến triển nhanh và tiên lượng xấu. Trẻ mắc NPD-A thường có các biểu hiện điển hình như: Bụng to, chậm phát triển vận động và trí tuệ, chậm tăng cân, bú kém, co giật thần kinh, liệt, run tay chân. Khi thăm khám phát hiện gan và lách to bất thường. Một số trường hợp có da sạm, nhiễm trùng hô hấp tái phát và sụt cân nhanh.
Đây là thực tế đau lòng mà nhiều gia đình phải đối mặt: do tổn thương thần kinh tiến triển nhanh và suy giảm chức năng nhiều cơ quan, trẻ mắc NPD-A thường chỉ sống được 2–3 năm đầu đời. Chính vì vậy, mỗi ngày phát hiện sớm hơn đều có ý nghĩa sống còn.

Trẻ mắc Niemann-Pick type A có thể bị chậm phát triển vận động và trí tuệ
2. Ở thể type B (NPD-B)
Khác với NPD-A, thể Niemann-Pick type B (NPD-B) thường ít ảnh hưởng đến hệ thần kinh và có tiến triển chậm hơn, nhờ đó người bệnh có thể sống đến tuổi trưởng thành. Đây là thể không thần kinh (non-neuronopathic), chủ yếu gây rối loạn ở các cơ quan nội tạng như gan, lách, phổi và hệ tạo máu. Các triệu chứng đặc trưng của NPD-B bao gồm: Bụng phình to, cảm giác đau, nặng bụng, khó thở, ho kéo dài, nhiễm trùng do tổn thương phổi, thiếu máu, chậm phát triển thể chất. Thăm khám phát hiện người bệnh có gan và lách to mạn tính, rối loạn mỡ máu, tăng cholesterol hoặc triglycerid, nguy cơ xơ vữa động mạch sớm.
Mặc dù NPD-B có tiên lượng tốt hơn thể A, người bệnh vẫn cần được theo dõi định kỳ chức năng gan, phổi, tim mạch và huyết học, đồng thời duy trì chế độ dinh dưỡng và vật lý trị liệu phù hợp để nâng cao chất lượng sống và hạn chế biến chứng.
Rối loạn Niemann-Pick type A và B có nguy hiểm không?
Cả hai thể Niemann-Pick type A và B đều được xem là rối loạn chuyển hóa di truyền nghiêm trọng, ảnh hưởng đến nhiều cơ quan trong cơ thể và có thể đe dọa tính mạng nếu không được phát hiện, quản lý sớm.
Ở thể NPD-A, bệnh tiến triển rất nhanh, gây tổn thương nặng nề cho hệ thần kinh trung ương, gan, lách và phổi. Trẻ mắc thể này thường tử vong trong 2 - 3 năm đầu đời do suy hô hấp hoặc biến chứng thần kinh.
Trong khi đó, thể NPD-B có tiến triển chậm hơn, nhưng vẫn tiềm ẩn nhiều nguy cơ lâu dài như xơ gan, rối loạn mỡ máu, bệnh lý tim mạch và nhiễm trùng phổi tái phát. Nếu không được theo dõi và điều trị định kỳ, người bệnh có thể gặp biến chứng nặng, làm giảm tuổi thọ và chất lượng sống.
Do đó, việc phát hiện sớm qua xét nghiệm enzym, phân tích gen SMPD1 và sàng lọc di truyền quyết định trực tiếp đến hiệu quả chẩn đoán và định hướng điều trị.

Niemann-Pick type A có thể gây tổn thương nặng nề cho hệ thần kinh trẻ nếu không được điều trị kịp thời
Chẩn đoán bệnh Niemann-Pick type A và B
Để chẩn đoán bệnh chính xác, bác sĩ cần kết hợp khai thác tiền sử gia đình, thăm khám lâm sàng và thực hiện các xét nghiệm chuyên sâu, nhằm xác định mức độ thiếu hụt enzyme cũng như đột biến gen gây bệnh. Các phương pháp thường được sử dụng gồm:
1. Khám lâm sàng và khai thác tiền sử
Bác sĩ sẽ tiến hành khai thác kỹ tiền sử cá nhân và gia đình để tìm hiểu nguy cơ di truyền. Thông tin về việc gia đình từng có người mắc bệnh rối loạn chuyển hóa, trẻ tử vong sớm không rõ nguyên nhân hoặc kết hôn cận huyết là những dữ kiện quan trọng giúp định hướng nghi ngờ bệnh.
Trong quá trình khám lâm sàng, bác sĩ sẽ đánh giá tổng thể tình trạng của người bệnh, tập trung vào các dấu hiệu gợi ý như:
- Gan và lách to, bụng phình bất thường.
- Giảm trương lực cơ, chậm phát triển thể chất hoặc trí tuệ.
- Dấu hiệu thần kinh: Co giật, mất phản xạ, rối loạn vận động.
- Các biểu hiện hô hấp: khó thở, ho kéo dài, nhiễm trùng phổi tái phát.
- Da xanh xao, bầm tím dễ, gợi ý tình trạng giảm tiểu cầu hoặc thiếu máu.
Dựa trên kết quả khám ban đầu và yếu tố nguy cơ di truyền, bác sĩ sẽ chỉ định các xét nghiệm chuyên sâu như định lượng enzyme ASM, phân tích gen SMPD1 hoặc chẩn đoán hình ảnh để xác định chính xác thể bệnh Niemann-Pick type A hay B.
2. Xét nghiệm enzym học
Đây là bước xét nghiệm quan trọng nhất trong chẩn đoán rối loạn Niemann-Pick type A và B, nhằm xác định mức độ hoạt động của enzyme acid sphingomyelinase (ASM) - enzyme xúc tác quá trình phân giải chất béo sphingomyelin trong lysosome tế bào.
Mẫu xét nghiệm thường được lấy từ máu ngoại vi, tế bào bạch cầu hoặc nguyên bào sợi da nuôi cấy trong phòng thí nghiệm. Khi hoạt độ enzyme ASM giảm thấp bất thường hoặc gần như không có, điều đó cho thấy cơ thể không thể phân giải sphingomyelin đúng cách, dẫn đến tích tụ lipid trong gan, lách, phổi và hệ thần kinh.
Kết quả xét nghiệm enzym học không chỉ giúp khẳng định tình trạng thiếu hụt enzyme, mà còn hỗ trợ phân biệt giữa người bệnh, người mang gen bệnh và người khỏe mạnh. Đây là cơ sở ban đầu để bác sĩ chỉ định phân tích gen SMPD1, qua đó xác định chính xác thể bệnh và mức độ di truyền.
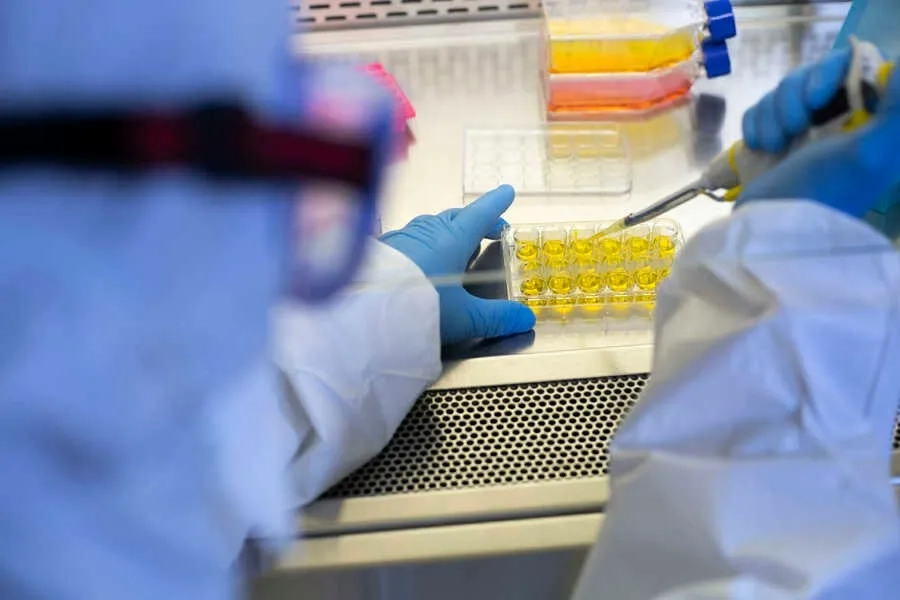
Xét nghiệm enzym học nhằm xác định mức độ hoạt động của enzyme acid sphingomyelinase (ASM)
3. Phân tích gen SMPD1
Phân tích gen SMPD1 là bước chẩn đoán xác định quan trọng nhất, giúp phát hiện đột biến di truyền gây thiếu hụt enzyme acid sphingomyelinase (ASM) - nguyên nhân trực tiếp dẫn đến bệnh Niemann-Pick type A và B.
Xét nghiệm này được thực hiện bằng các kỹ thuật giải trình tự gen hoặc xét nghiệm panel di truyền, cho phép nhận diện chính xác vị trí và loại đột biến trong gen SMPD1. Việc xác định kiểu đột biến cụ thể giúp bác sĩ:
- Phân biệt thể bệnh (type A - thần kinh nặng, hay type B - không thần kinh).
- Dự đoán mức độ tiến triển và tiên lượng lâm sàng.
- Tư vấn di truyền cho gia đình, đánh giá nguy cơ sinh con mắc bệnh trong tương lai.
Ngoài ra, phân tích gen SMPD1 còn được ứng dụng trong chẩn đoán trước sinh (qua chọc ối hoặc sinh thiết gai nhau) và sàng lọc người mang gen bệnh trong cộng đồng có nguy cơ cao, giúp phòng ngừa và phát hiện sớm rối loạn Niemann-Pick ở thế hệ sau.
4. Chẩn đoán hình ảnh
Ngoài các xét nghiệm sinh hóa và di truyền, chẩn đoán hình ảnh đóng vai trò quan trọng trong việc đánh giá mức độ tổn thương cơ quan do sự tích tụ sphingomyelin gây ra. Các kỹ thuật thường được sử dụng gồm:
- Siêu âm ổ bụng: Giúp phát hiện gan và lách to, đánh giá cấu trúc nhu mô gan và dấu hiệu tổn thương tạng. Đây là phương pháp đơn giản, không xâm lấn, được chỉ định sớm khi nghi ngờ bệnh.
- Chụp CT hoặc MRI: Cung cấp hình ảnh chi tiết hơn về gan, lách, phổi và hệ thần kinh trung ương. Ở thể NPD-A, MRI não có thể cho thấy tổn thương chất trắng hoặc teo não tiến triển, trong khi CT ngực giúp nhận diện tổn thương phổi kẽ ở thể NPD-B.
- X-quang ngực: Hỗ trợ đánh giá mức độ xâm nhập lipid trong mô phổi, biểu hiện bằng hình ảnh mờ lan tỏa hoặc thâm nhiễm mô kẽ.
Kết quả từ các phương pháp này, khi kết hợp cùng xét nghiệm enzym học và phân tích gen, sẽ giúp khẳng định chẩn đoán, xác định thể bệnh, đánh giá mức độ nặng và hỗ trợ bác sĩ lên kế hoạch điều trị, theo dõi lâu dài cho người mắc bệnh.
Nếu bạn hoặc bạn đời có người thân từng mắc bệnh chuyển hóa di truyền, đừng chờ đến khi có triệu chứng mới đi kiểm tra - một xét nghiệm gen đơn giản có thể thay đổi tương lai của cả gia đình bạn. Hãy liên hệ ngay hotline: 1900 886648 để được bác sĩ Trung tâm Di truyền, Bệnh viện Đại học Phenikaa tư vấn.
Hướng điều trị rối loạn Niemann-Pick type A và B hiện nay
Hiện nay, bệnh này vẫn chưa có phương pháp điều trị đặc hiệu nhằm phục hồi hoàn toàn hoạt động của enzyme acid sphingomyelinase (ASM). Tuy nhiên, nhờ sự tiến bộ của y học, nhiều phương pháp điều trị hỗ trợ và liệu pháp mới đã cho thấy hiệu quả lâm sàng rõ rệt cải thiện tiên lượng và chất lượng sống cho người bệnh. Cụ thể:
1. Điều trị bệnh Niemann-Pick type A (NPD-A)
Hiện nay, vẫn chưa có phương pháp điều trị hiệu quả cho các triệu chứng thần kinh trung ương ở bệnh nhân NPD-A. Việc điều trị chủ yếu là chăm sóc hỗ trợ toàn diện, nhằm giảm triệu chứng và cải thiện chất lượng sống, bao gồm:
- Duy trì dinh dưỡng hợp lý, hỗ trợ hô hấp và kiểm soát co giật.
- Vật lý trị liệu, giúp duy trì vận động và hạn chế cứng khớp.
- Phòng ngừa nhiễm trùng hô hấp bằng tiêm chủng định kỳ và theo dõi sát sức khỏe phổi.
- Chăm sóc giảm nhẹ, giúp giảm đau, kiểm soát triệu chứng trong giai đoạn tiến triển.
- Đối với thể A, liệu pháp thay thế enzyme đang là hướng nghiên cứu tiềm năng được mở rộng trong tương lai.
2. Điều trị bệnh Niemann-Pick type B (NPD-B)
Khác với thể A, bệnh NPD-B tiến triển chậm hơn và không ảnh hưởng đáng kể đến thần kinh trung ương, nên người bệnh có nhiều cơ hội điều trị hơn. Các phương pháp điều trị hiện nay bao gồm:
- Liệu pháp thay thế enzyme giúp giảm kích thước gan, lách, cải thiện chức năng phổi và ổn định chỉ số lipid máu.
- Ghép tủy xương hoặc ghép tế bào gốc tạo máu: Hiệu quả còn phụ thuộc vào thời điểm can thiệp và phản ứng miễn dịch của người bệnh.
- Điều trị triệu chứng:
- Dùng thuốc kiểm soát rối loạn mỡ máu, giảm cholesterol.
- Theo dõi chức năng gan, phổi, tim mạch định kỳ.
- Phòng ngừa nhiễm trùng và điều trị sớm các bệnh lý hô hấp kèm theo.
Ngoài ra, các nghiên cứu về liệu pháp gen đang được tiến hành, nhằm sửa chữa trực tiếp đột biến gen SMPD1 để khôi phục hoạt động enzyme ASM, đang trong giai đoạn thử nghiệm lâm sàng và được kỳ vọng sẽ thay đổi căn bản phác đồ điều trị trong tương lai gần.
Phòng ngừa bệnh Niemann-Pick type A và B
Do là bệnh di truyền lặn trên nhiễm sắc thể thường, Niemann-Pick type A và B không thể phòng tránh hoàn toàn bằng thay đổi lối sống hay chế độ dinh dưỡng. Tuy nhiên, việc chủ động phát hiện sớm người mang gen bệnh và thực hiện sàng lọc di truyền có thể giúp giảm nguy cơ sinh con mắc bệnh và hỗ trợ phát hiện sớm để can thiệp kịp thời. Các biện pháp phòng ngừa hiện nay bao gồm:
1. Tư vấn và sàng lọc di truyền tiền hôn nhân
Đây là bước phòng ngừa quan trọng đầu tiên, giúp phát hiện sớm người mang gen đột biến SMPD1. Các cặp đôi có dự định kết hôn, đặc biệt là những người có họ hàng gần hoặc có tiền sử gia đình mắc bệnh chuyển hóa di truyền, nên thực hiện xét nghiệm sàng lọc gen tiền hôn nhân. Hiện nay các cơ sở y tế như Bệnh viện Đại học Phenikaa có cung cấp gói xét nghiệm sàng lọc gen lặn bằng phương pháp giải trình tự gen thế hệ mới, trong đó có gen SMPD1.
Thông qua xét nghiệm máu hoặc mẫu tế bào niêm mạc miệng, bác sĩ sẽ xác định xem mỗi người có mang gen lặn gây bệnh hay không. Nếu cả hai đều là người mang gen, khả năng sinh con mắc bệnh sẽ là 25% cho mỗi lần mang thai. Trong trường hợp này, tư vấn di truyền giúp cặp đôi hiểu rõ nguy cơ, từ đó lên kế hoạch sinh sản an toàn hoặc lựa chọn chẩn đoán di truyền trước sinh để hỗ trợ đưa ra quyết định sinh sản có cơ sở khoa học.

Tư vấn và sàng lọc di truyền tiền hôn nhân là bước phòng ngừa quan trọng đầu tiên
2. Chẩn đoán trước sinh
Khi cả hai cha mẹ là người mang gen SMPD1, bác sĩ có thể chỉ định chẩn đoán trước sinh để phát hiện sớm bất thường ở thai nhi. Hai kỹ thuật phổ biến hiện nay gồm:
- Sinh thiết gai nhau (CVS): Được thực hiện ở tuần thai 10 - 13, giúp phân tích gen SMPD1 từ mẫu mô nhau thai.
- Chọc ối (amniocentesis): Thực hiện từ tuần 16 của thai kỳ, lấy mẫu nước ối để xét nghiệm gen.
Từ kết quả xét nghiệm, bác sĩ có thể xác định chính xác liệu thai nhi có mang gen bệnh hay không. Nếu phát hiện bất thường, gia đình có thể chủ động đưa ra quyết định phù hợp về thai kỳ và chuẩn bị hướng chăm sóc cần thiết.
3. Nâng cao nhận thức cộng đồng
Do đây là bệnh hiếm, nhiều trường hợp chỉ được phát hiện khi bệnh đã tiến triển nặng. Vì vậy, việc nâng cao hiểu biết về bệnh di truyền chuyển hóa là yếu tố then chốt trong công tác phòng ngừa.
Cần đẩy mạnh các chương trình tuyên truyền - giáo dục sức khỏe cộng đồng, khuyến khích xét nghiệm gen định kỳ, đặc biệt tại những khu vực hoặc cộng đồng có tần suất gen bệnh cao. Bên cạnh đó, việc tư vấn di truyền cho các gia đình từng có người mắc bệnh cũng giúp phát hiện sớm người mang gen bệnh và chủ động phòng ngừa di truyền cho thế hệ sau.
Kết luận
Bệnh Niemann-Pick type A và B là hai thể điển hình của rối loạn chuyển hóa lipid di truyền hiếm gặp, gây tổn thương nghiêm trọng đến gan, lách, phổi và hệ thần kinh. Mặc dù hiện nay chưa có phương pháp điều trị triệt để, song các tiến bộ trong liệu pháp thay thế enzyme, ghép tế bào gốc và nghiên cứu gen trị liệu đang mang lại kết quả lâm sàng tích cực cho người bệnh.
Việc phát hiện sớm qua xét nghiệm enzym, phân tích gen SMPD1 và sàng lọc di truyền quyết định trực tiếp hiệu quả chẩn đoán và định hướng điều trị. Đồng thời, tư vấn di truyền tiền hôn nhân, chẩn đoán trước sinh và sàng lọc sơ sinh mở rộng giúp giảm nguy cơ di truyền, phát hiện sớm bệnh ngay từ giai đoạn đầu đời.
Nếu bạn hoặc gia đình có tiền sử mắc các bệnh chuyển hóa di truyền, hãy đến Bệnh viện Đại học Phenikaa (PhenikaaMec) để được tư vấn chuyên khoa Di truyền, thực hiện các xét nghiệm chẩn đoán và nhận hỗ trợ y tế toàn diện từ đội ngũ chuyên gia. Phát hiện sớm chính là bước đầu tiên giúp cải thiện tiên lượng và nâng cao chất lượng cuộc sống cho người bệnh. Liên hệ ngay hotline 1900 886648 để được tư vấn chi tiết và đặt lịch thăm khám cùng bác sĩ chuyên khoa.